心臓の病気と検診異常
心臓の病気と検診異常
当院でよくご相談いただく、検診での「心電図の異常所見」や「心雑音」、およびApple Watch等のスマートウォッチで異常が表示された場合について、循環器専門医がわかりやすく解説します。「要精密検査」という通知に驚かれた方や、気になる症状がある方は、該当する項目をご参照ください。正しい知識を持つことが、不安の解消と早期発見への第一歩です。お困りのことがあれば、ぜひ当院にご相談ください。
「不整脈」という言葉がついているため、「心臓のリズムが狂っているのか?」、「危ない病気なのか?」と不安になられる方も多いのですが、これは「病気」ではなく、生理的な現象です。洞性不整脈または呼吸性不整脈とも呼ばれます。
洞不整脈の最大の特徴は、「呼吸に合わせて脈の速さが変化する」ことです。心臓は自律神経の働きによって、息を吸うときに脈が少し速くなり、吐くときに脈が少し遅くなります。この調整機能が活発に働いていると、心電図上では脈の間隔が一定ではなく、伸び縮みしているように見えます。これが洞不整脈の正体です。子供や若者、あるいは日頃からスポーツをしている健康な方に非常によく見られます。逆に、加齢や糖尿病などの影響で自律神経の働きが低下してくると、この変動は消失し、脈は機械のように一定になっていきます。
したがって、子供や若者が検診で「洞不整脈」と指摘されただけであれば、治療の必要は全くなく、原則として精密検査も不要です。生活上の注意点や運動制限なども一切ありませんので、安心してください。
ただし、注意が必要な場合もあります。それは、高齢の方で、呼吸とは無関係に脈がバラバラになり、かつ「めまい」や「ふらつき」などの症状を伴っている場合です。この場合は、「洞不全症候群」という病気の可能性があり、専門医によるチェックが必要ですので、ご相談ください。
洞性徐脈とも呼ばれます。健康診断の心電図で「脈が遅い(1分間に50回未満など)」と指摘される項目です。「洞」とは心臓の正常な指令塔(洞結節)を指しており、洞徐脈とは「指令塔からの電気信号のリズム自体は正しいが、そのスピードだけが遅くなっている状態」を意味します。そのため、不整脈の一種ではありますが、直ちに病気として扱われるわけではなく、生理的な現象(体質)である場合も多く含まれます。
脈が遅くなる原因は大きく二つあります。一つ目は「生理的な要因」です。日頃からスポーツをしている方(スポーツ心臓)や、自律神経のうちリラックスさせる神経(迷走神経)の働きが強い方は、安静時の脈が40回台になることも珍しくありません。また、就寝中に脈が遅くなるのは正常な反応です。これらは健康な証拠であり、めまいなどの症状がなければ治療の必要は全くありません。二つ目は「病的な要因」です。甲状腺機能の低下や、服用している薬(血圧の薬など)の影響、あるいは加齢に伴って指令塔(洞結節)の機能が低下している状態(洞不全症候群)などが挙げられます。
診断において重要なのは、「脈が遅いことによって、脳や全身に血液が足りなくなっていないか」という点です。もし、脈が遅いために「体がだるい」「動くと息切れがする」「めまいがする」「目の前が暗くなる」といった症状がある場合は、治療が必要な病的な徐脈である可能性があります。特に、数秒間脈が完全に止まってしまうような場合は、失神や転倒事故につながるリスクがあるため注意が必要です。
検診で指摘された場合、自覚症状がなければ過度な心配は不要ですが、念のため当院で心電図を確認し、極端な徐脈がないかをチェックすることをお勧めします。必要に応じてホルター心電図(長時間心電図)を行い、日常生活の中で危険な脈拍数の低下がないかを詳しく調べます。もし、病的な徐脈(洞不全症候群)と診断され、それによる失神などの症状がある場合は、心臓のリズムを補助する「ペースメーカー」の植込み手術が必要となることがあります。「最近、立ちくらみがひどい」「疲れやすくなった」と感じる方は、脈が遅すぎることが原因かもしれませんので、一度ご相談ください。
洞性頻脈とも呼ばれます。健康診断の心電図で「脈が速い(一般的に1分間に100回以上)」と指摘される項目です。「洞」とは心臓の正常な指令塔(洞結節)を指しており、洞頻脈とは「心臓のリズム自体は正常だが、そのスピードだけが速くなっている状態」を意味します。心室頻拍などの危険な不整脈とは異なり、運動した後や緊張した時に誰にでも起こる生理的な反応であることが大半です。
検診で指摘される最も一般的な原因は、測定時の「緊張」です。いわゆる「白衣高血圧」と同様に、病院という環境や検査に対する不安から交感神経が活発になり、一時的に脈が速くなっているケース(交感神経の興奮)が非常に多く見られます。また、睡眠不足、直前のカフェイン摂取、喫煙、あるいは検査会場まで急いで歩いてきた直後なども原因となります。これらの場合、心臓そのものに病気があるわけではないため、治療の必要はなく、深呼吸をして安静にすれば自然に落ち着きます。
しかし、中には「治療が必要な体の不調」のサインとして脈が速くなっている場合があるため、注意が必要です。代表的な原因として、貧血や甲状腺機能亢進症、脱水、感染症(発熱)などが挙げられます。これらは心臓の病気ではありませんが、放置すると心臓に負担をかけ続けることになります。
そのため、検診で「洞頻脈」と指摘された場合、まずはご自身で安静時の脈を測ってみてください。リラックスしている時でも常に脈が速い(100回以上)場合や、動悸、息切れ、だるさ、体重減少などの自覚症状がある場合は、一度当院を受診することをお勧めします。当院では、再度リラックスした状態で心電図を確認するとともに、採血検査を行って、貧血や甲状腺ホルモンの異常が隠れていないかをチェックします。原因が特定できれば、それに対する治療(鉄欠乏性貧血であれば鉄剤の投与など)を行うことで、脈拍も正常に戻ります。
健康診断の心電図判定で、「早期再分極」あるいは「J波(ジェイは)」と記載される項目です。心臓の筋肉が収縮した後、電気的な状態が回復する過程(再分極)が、通常よりも少し早いタイミングで始まっている状態を指します。かつては、健康な若い男性やアスリートによく見られる「正常な個人差(良性の変化)」と考えられており、医学的にも全く問題視されていませんでした。しかし近年、この波形を持つ方のごく一部(非常に稀なケース)において、致死的な不整脈(心室細動)が発生し、突然死の原因となることが判明したため、注意喚起のために指摘されるようになりました。
「突然死」と聞くと怖くなるかもしれませんが、過度な心配は不要です。検診でこの波形を指摘される方の99%以上は「良性の早期再分極」であり、病気ではありません。治療の必要はなく、寿命が短くなってしまうこともありません。
重要なのは、大多数の「良性」の中に隠れている、ごくわずかな「危険なタイプ(早期再分極症候群)」を見逃さないことです。これらの早期再分極症候群の患者さんで警戒すべき特徴は、「失神(前触れなく急に気を失う)の経験がある」こと、および「血縁者に、若くして突然死された方がいる」ことです。これらに該当する場合は、致死性不整脈の予備軍である可能性が高まるため、専門的な精査が必要です。逆に、これらの既往がなく無症状であれば、リスクは極めて低いとされています。
検診で指摘された場合、まずは当院を受診してください。心電図の波形を専門医が詳細に評価し、必要に応じて心臓超音波検査(心エコー)やホルター心電図(長時間心電図)も行います。多くの場合、基本的には「年1回の検診で経過観察」となりますので、まずは安心材料を得るためにご相談いただければと思います。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
心電図の判定でよく見かける所見であり、心臓を動かす「電気信号の流れる方向」が、標準よりも「右寄り」か「左寄り」かを示すものです。その原因のほとんどは、「病気」ではなく「体型」によるものです。
左軸偏位: 肥満体型の方、ご高齢の方、妊婦さんなどに多く見られます。お腹の脂肪などで心臓が少し横向きになるために起こる変化です。ただし、長年の高血圧などで心臓の壁が分厚くなっている場合もこの波形になることがあります。血圧が高い方などは、心臓に負担がかかっていないかチェックが必要です。
右軸偏位: 痩せ型で背が高い方、若い方に非常に多く見られます。胸の中で心臓が縦長にぶら下がった形(滴状心)になっているためで、これは単なる「体質」といえるもので、心配はありません。ただし、稀に肺の病気や、生まれつき心臓に穴が開いている(心房中隔欠損症)場合があります。
これらの所見は、大多数は体型による「電気の流れ方の特徴」を示すものに過ぎません。ただし、ごく一部に隠れている心臓の病気を見逃さないために、一度だけ心臓超音波検査(心エコー)を受けておくのが確実です。エコーで「心臓の構造に異常なし」と分かれば、それ以降は体質として安心して過ごしていただいて構いません。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
健康診断の心電図判定で頻繁に目にする所見の一つです。心臓は、電気信号が筋肉に伝わることで収縮しますが、その電気の通り道は途中で右心室側(右脚)と左心室側(左脚)の二手に分かれます。右脚ブロックとは、このうち「右心室側の通り道」の電気が流れにくくなっている(あるいは切れている)状態を指します。このとき、右心室には電気信号が回り道をして伝わるため、心電図の波形が変化して記録されますが、症状が出ることはなく、ご自身で気づくことはまずありません。
右脚ブロックの大多数は「病気」ではありません。心臓の機能に問題がない健康な方にもよく見られる「体質的な特徴」や「個人差」の範疇であることがほとんどです。特に「不完全右脚ブロック」であれば、病的意義はほとんどなく、放置して差し支えないケースが大半です。「完全右脚ブロック」であっても、それ単独であれば直ちに治療が必要になることは稀です。
ただし、右脚ブロックが「心臓の病気のサイン」として現れているケースも一部に存在するため、一度は精密検査を受けることが推奨されます。注意すべき病気の代表例は、心房中隔欠損症などの「先天性心疾患」です。これは生まれつき心臓の壁に穴が開いている病気で、右心室に負担がかかるため、右脚ブロックの波形を示すことがあります。また、「ブルガダ症候群」という、遺伝的に致死的な不整脈を起こしやすい病気も、一見すると右脚ブロックに似た波形を示すことがあるため、専門医による鑑別が重要です。
そのため、検診で初めて右脚ブロック(特に完全右脚ブロック)を指摘された場合は、放置せずに一度当院をご受診ください。当院では、心臓超音波検査(心エコー)を行い、心臓に穴が開いていないか、右心室に負担がかかっていないかを確認します。超音波検査で心臓の構造に異常がないことが確認できれば、その後は「健康上の問題なし」として、原則として心配なく過ごしていただいて構いません。なお、似たような所見である「左脚ブロック」は重要度が全く異なり、重篤な疾患が隠れている可能性があるので、注意が必要です。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
左脚ブロックは、健康診断の心電図判定で、「要精密検査」として通知される重要な所見です。心臓を動かす電気信号の通り道のうち、全身に血液を送り出すメインポンプである「左心室」へ向かう「左側の通り道(左脚)」が切れてしまっている状態を示すものです。名前が似ている「右脚ブロック」とは、医学的な意味合いや深刻度が全く異なるので、注意が必要です。右脚ブロックが健康な方にも多い所見であることが多いのに対し、左脚ブロックは、高血圧、心筋症、心サルコイドーシス、虚血性心疾患(狭心症や心筋梗塞)、弁膜症といった「何らかの重篤な心疾患」が背景にあって生じている可能性が高い所見です。
また、心疾患がなくても左脚ブロックを生じることはありますが、左脚ブロックの状態になると、それだけで左心室の動きのバランスが崩れてしまいます(収縮のズレ)。このズレ(同期不全)が長期間続くと、心臓のポンプ機能が低下して「心不全」を引き起こすことがあります。
そのため、検診で左脚ブロックを指摘された場合、決して「症状がないから」といって放置してはいけません。必ず循環器専門医による精密検査が必要です。当院では、心臓超音波検査(心エコー)を行い、心臓の動きのズレ(同期不全)がないか、背景となる心臓病が隠れていないかなどを徹底的に調べます。また、必要に応じてホルター心電図(長時間心電図)や冠動脈CT検査、心臓MRI検査などを行うこともあります。早期に発見し、背景にある疾患があれば適切に治療することが重要です。必ず一度はご相談ください。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
健康診断の心電図判定で、「ブルガダ型心電図(疑いを含む)」や「右脚ブロックとST上昇」などと記載される項目です。この心電図波形は、心臓の筋肉の電気的な性質に遺伝的な特徴があることを示しており、アジア人の男性に多く見られることが知られています。この波形そのものが直ちに「病気」というわけではありませんが、一部の方において、「心室細動」という致死的な不整脈を引き起こし、夜間の突然死(いわゆる「ぽっくり病」)の原因となることが知られているため、注意深い評価が必要です。
ブルガダ心電図には、典型的な「タイプ1(Coved型)」と、疑いレベルの「タイプ2・3(Saddle-back型)」があります。重要な点は、「心電図がブルガダ型であること」と、「ブルガダ症候群(病気)」であることはイコールではない、ということです。心電図がブルガダ型であっても、過去に失神(気を失う)した経験がなく、ご家族に若くして突然死された方がいなければ、将来的に致死的な不整脈が起こる確率は非常に低い(年間1%以下)とされており、過度に恐れる必要はありません。多くの場合、治療の必要はなく、年1回の検診での経過観察となります。
しかし、最大限に警戒すべきケースがあります。それは、ご自身に「失神発作(特に前触れなく急に意識を失う)」の既往がある場合や、「血縁者に突然死された方がいる」場合です。これらに該当する方は、将来的に危険な不整脈を起こすリスクが高いため、専門的な検査や治療の対象となります。また、ブルガダ型心電図の特徴として、発熱時、飲酒後、満腹時、就寝中などに波形が顕著になりやすく、不整脈が誘発されやすいという性質があります。そのため、発熱時には早めに解熱剤を使用する、過度な飲酒を控えるといった生活上の注意が重要です。
検診で指摘された場合、まずは当院を受診してください。心電図の形を専門医が詳細に判定し、危険なサイン(失神歴や家族歴)がないかを問診します。また、必要に応じてホルター心電図(長時間心電図)で危険な不整脈が出現していないかどうかをチェックします。その結果、リスクが高いと判断された場合は、高次医療機関にて薬剤負荷試験や電気生理学的検査などの精密検査を行い、「植込み型除細動器(ICD)」の適応などを検討する流れとなります。「症状はないけれど、指摘されて不安」という方も、ご自身のリスクを正しく知るために、一度ご相談いただければと思います。
「デルタ波」と記載されることもある項目です。これは、「生まれつき、心臓の中に余分な電気の通り道(副伝導路)がある状態」を示すものです。通常、心房を通った心臓の電気信号は、「房室結節」という一つの”関所”を通って心室へと伝わりますが、WPW症候群の方には、この関所をパスする「近道(副伝導路、ケント束とも言います)」が存在します。心房からの電気信号が近道を通って心室に先回りして伝わってしまうため、心電図の波形の立ち上がりが特徴的な形(デルタ波)になります。
この診断を受けた時に最も重要なのは、「動悸発作があるかどうか」です。WPW症候群の方の多くは、日常生活において全く無症状であり、健康な方と同じように生活できます。しかし、心臓の中で条件が揃うと、電気が正規ルートと近道をぐるぐると回転(ショート)してしまい、「発作性上室性頻拍」という、突然脈が1分間に150回〜200回にもなる激しい動悸を引き起こすことがあります。また、稀ではありますが、「心房細動」という不整脈を合併した場合、著しく高頻度の電気信号が心室へ流れ込み、危険な不整脈(心室細動)に移行して失神や突然死の原因となるリスクもゼロではありません。
検診で指摘された場合、以下のような対応となります。
自覚症状(動悸)がない場合 : 基本的には「経過観察」で問題ありません。ただし、プロのアスリートや、運転手・パイロットなどの特殊な職業に就いている方の場合は、万が一のリスクを踏まえて、無症状でも精密検査や治療を行う場合があります。
自覚症状(動悸)がある場合 : 「急に脈が速くなり、また急にもとに戻る」といった症状がある場合は、治療の対象となります。WPW症候群は「カテーテルアブレーション」という治療法によって余分な通り道(副伝導路)を焼き切ることで「根治(完全に治すこと)」が可能な病気です。一般的に成功率は高く、治療後は再発の心配なく過ごすことができます。
検診で指摘されたら、まずは当院をご受診ください。24時間心電図(ホルター心電図)などで隠れた不整脈がないかを確認します。「今まで症状はなかったけれど、最近ドキドキすることがある」という方は、根治できる可能性が高いため、我慢せずに早めにご相談いただければと思います。
健康診断の心電図判定で、「左室高電位(さしつこうでんい)」あるいは「左室肥大(疑い)」と記載される項目です。心電図の波の振幅が、基準よりも高くなっている状態を指します。この言葉は、「心臓の筋肉から出ている電気信号が強い」ということを意味しています。その理由は大きく分けて二つあり、「① 実際に心臓の筋肉が分厚くなっている(左室肥大)」場合と、「② 筋肉は正常だが、痩せていて心臓と皮膚の距離が近いために強く記録されている(正常亜型)」場合のどちらかです。
検診で指摘される方の多く、特に若い方や痩せ型の方の大部分は、後者の「② 正常亜型」です。胸の壁(皮下脂肪や筋肉)が薄いため、心臓の電気信号があまり減衰せずにダイレクトに電極に伝わり、見かけ上、波形が大きく記録されているだけです。心電図波形の正常範囲は欧米人を基準にして設定されていますので、比較的スレンダーな方が多い日本人では頻度が多い所見となります。この場合は、あくまで体型による特徴ですので、心臓そのものは健康であり、治療の必要は全くありません。
一方で、注意が必要なのは前者の「① 左室肥大」です。これは、長年の高血圧などが原因で、心臓が全身に血液を送るために無理をして働き続けた結果、腕の筋肉が筋トレで太くなるのと同じように、心臓の壁が分厚くなってしまった状態です。「筋肉がつくなら良いことでは?」と思われるかもしれませんが、心臓の場合は逆です。壁が分厚くなりすぎると、心臓のしなやかさが失われて硬くなり、広がりにくくなるため、将来的に「心不全」を引き起こす原因となります。
重要なのは、心電図検査だけでは、この二つ(ただの体型なのか、病的な肥大なのか)を完全に見分けることはできないという点です。そのため、検診で指摘された場合は、一度は当院で「心臓超音波検査(心エコー)」を受けることを是非お勧めします。エコー検査を行えば、心臓の壁の厚さをミリ単位で直接測定できるため、本当に肥大があるのかどうかをその場で判断できます。検査の結果、壁が厚くなっていなければ「異常なし」として安心することができます。もし肥大などの異常が見つかった場合は、さらなる精密検査(心臓MRI等)により診断をつけ、投薬治療等を行うことになります。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
健康診断の心電図判定で、「異常Q波(いじょうキューは)」あるいは「陳旧性(ちんきゅうせい)心筋梗塞の疑い」と記載される項目です。心電図の波形の最初の部分(Q波)が、通常よりも深く、幅広くなっている状態を指します。この波形が意味することは、医学的には「心臓の筋肉の一部が電気を通さなくなっている(壊死している)」という可能性です。つまり、過去に「心筋梗塞」を起こし、その部分が傷跡(瘢痕)になって残っていることを示唆するサインであるため、検診項目の中でも特に慎重な対応が求められます。
「胸が痛くなったことは一度もないので、心筋梗塞とは思わなかった」と驚かれる患者さんも多いのですが、実は心筋梗塞には、強烈な痛みを伴わない「無症候性心筋梗塞(隠れ心筋梗塞)」が存在します。特に糖尿病をお持ちの方やご高齢の方では、発作時の痛みを「ただの胃痛」や「胸焼け」と勘違いしてやり過ごしてしまい、検診で初めて「傷跡」が見つかるというケースが少なからずあるのです。
ただし、異常Q波があるからといって、全ての方が心筋梗塞というわけではありません。心筋梗塞以外にも、「肥大型心筋症」などの心臓の筋肉の病気でこの波形が出ることがありますし、さらに多いのが、心臓の位置や傾きによる影響です。心臓が横に寝ていたり、少し回転していたりするだけで、病気がない健康な方でも異常Q波として記録されてしまうことがよくあります。健康な方の異常Q波については、全く心配はいりません。
したがって、この判定が出た場合に最も重要なのは、「本当に心筋梗塞の傷跡があるのか、それともただの心臓の傾きなのか」をはっきりさせることです。そのために不可欠なのが、当院で行う「心臓超音波検査(心エコー)」です。エコーで心臓を観察し、壁の動きが悪くなっている部分(動かない傷跡)があれば「陳旧性心筋梗塞」と確定診断されますし、全ての壁が元気に動いていれば「所見なし(異常なし)」と判断できます。
もし、「隠れ心筋梗塞」であった場合は、二度目の発作を防ぐための精査や治療が直ちに必要となるため、速やかに高次医療機関にご紹介します。「症状がないから大丈夫」と放置するのが最も危険です。ご自身の心臓の状態を確かめるために、必ず一度は精密検査を受けてください。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
健康診断の心電図判定で、「R波増高不良(アールはぞうこうふりょう)」と記載される項目です。少し難しい専門用語ですが、心電図の波形のうち、上に尖った山のような波(R波)の変化の具合に関する所見です。この所見が医学的に警戒される最大の理由は、「心筋梗塞の痕跡(陳旧性心筋梗塞)」である可能性があるからです。そのため、検診判定では「要精密検査」として扱われることが一般的です。
しかし、実際に当院を受診される方の内訳を見ると、本当に心筋梗塞が見つかるケースの方が少数派です。なぜなら、この波形は「電極を貼る位置のわずかなズレ」や「体型」によっても頻繁に現れるからです。例えば、極端に痩せている方、太っている方、あるいは漏斗胸(胸の真ん中が凹んでいる形状)の方などは、心臓と電極の位置関係が変わるため、心臓自体は健康でもR波増高不良として記録されてしまうこと(位置的変化)が非常に多いのです。
したがって、この判定が出た場合に重要なのは、「心筋梗塞によるものなのか」、それとも「単なる電極の位置や体型の問題なのか」を見極めることです。これを確認するために最も確実な方法は、「心臓超音波検査(心エコー)」です。エコー検査で心臓の壁の動きを観察し、もし動きが悪い部分があれば「心筋梗塞の影響」と診断されますが、壁が元気に動いていれば「位置的変化」と判断できます。
「心筋梗塞の疑い」という言葉に驚かれるかもしれませんが、多くは心配のないケースです。しかし、稀に、自覚症状のない「隠れ心筋梗塞」や「心筋症」が見つかることもありますので、放置せずに一度はエコー検査を受けて頂くことをお勧めします。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
健康診断の心電図判定で、「ST低下(エスティーていか)」あるいは「心筋虚血(しんきんきょけつ)の疑い」と記載される項目です。専門的には、心電図波形の「ST部分」と呼ばれる場所が、基準線よりも下がっている状態を指します。この所見が医学的に示唆するのは、「心臓の筋肉に十分な酸素や栄養が行き渡っていない(酸欠状態)」という可能性です。そのため、最も警戒すべき病気は、心臓の血管が動脈硬化で狭くなる「狭心症」や、過去に起きた「心筋梗塞」となります。このように、重大な疾患が潜んでいる可能性が高いため、検診判定でも「要精密検査」や「要医療」となることが一般的です。
しかし、ST低下があるからといって、必ずしも狭心症であるとは限りません。実際には、長年の高血圧によって心臓の筋肉が分厚くなっている場合や、単なる自律神経の影響、あるいは薬(ジギタリス等)や電解質のバランスの影響でも、ST部分は下がることがあります。特に、痩せ型の若年女性や閉経後の女性では、心臓に病気がなくてもホルモンバランスの影響等でST低下が見られることが少なくありません(非特異的ST低下)。
重要なのは、この所見が「本当に血管の狭窄によるものなのか」、それとも「それ以外の原因(高血圧や体質)によるものなのか」を見極めることです。判断の最大のポイントは「自覚症状の有無」です。もし、階段を登った時や急いで歩いた時に「胸が締め付けられる」「息切れがする」といった症状がある場合は、狭心症の可能性が極めて高いため、早急に検査と治療が必要です。
一方で、全く症状がない場合でも安心はできません。糖尿病の方やご高齢の方では、痛みを感じない「無症候性心筋虚血(隠れ狭心症)」である可能性があるからです。当院では、心臓超音波検査(心エコー)を行い、心臓の壁の動きに異常がないかを確認します。血流が悪い場所があれば壁の動きが悪くなるため、診断の手がかりになります。また、必要に応じて連携医療機関での冠動脈CT検査などをご案内し、血管の状態を直接確認することをお勧めする場合もあります。「症状がないから」と放置せず、心臓の状態を知る良い機会と捉えて、一度ご相談ください。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
「T波異常(ティーはいじょう)」あるいは「非特異的T波変化」と記載される項目です。「平低T波」、「二相性T波」と記載されていることもあります。
正常な心電図では、T波は「なだらかな山のような形」をしていますが、この山が低くなって平らになったり(平低T波)、形がいびつになったりしている状態を指します。まず重要なこととして、「T波異常=心臓病」とは限りません。T波は心電図の波形の中でも「比較的変化が起こりやすい部分」であり、心臓の病気がなくても、体型や自律神経・ホルモンのバランス次第で形が変わってしまうことが知られています。
T波異常の原因は多岐にわたりますが、大きく分けて「生理的なもの(病気ではない)」と「病的なもの」があります。検診で指摘されるケースの多くは、前者の「生理的な変化」です。例えば、更年期の女性におけるホルモンバランスの変化、過労や睡眠不足、緊張(交感神経の興奮)、あるいは単に「太っていて横隔膜が上がっている」といった理由だけで、T波が平らになることはよくあります。これらは「非特異的(特定の病気を指すものではない)」な変化であり、治療の必要はありません。
一方で、見逃してはいけないのが「病的な変化」です。心臓の血管が狭くなる「狭心症」や、高血圧によって心臓に負担がかかっている状態、あるいは「電解質異常(血液中のカリウム不足など)」等のサインとして、T波に異常が出ている場合があります。特に、以前の検診では正常だったのに、今回急にT波異常を指摘されたというような「変化」が見られる場合は、注意が必要です。
この「ただの体調による変化」なのか、「隠れた心臓病のサイン」なのかを区別するためには、心電図検査だけでは不十分です。そのため、検診で指摘された場合にまず行うべきことは、「採血」や、「心臓超音波検査(心エコー)」で心臓の動きを直接観察することです。特に、症状がなく心エコー検査で心臓の壁の動きが正常であれば、そのT波異常は「心配のない変化」であると言えます。「異常」という言葉に不安を感じるかと思いますが、多くの場合は経過観察で済むものです。まずは「病気ではないこと」を確認し、安心するために検査を受けていただければと思います。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
正常な心電図では、脈を打った後に「T波」と呼ばれる小さな山(上向きの波)が現れますが、陰性T波とは、この山がひっくり返って「下向き(谷のような形)」になっている状態を指します。この所見は、心臓の筋肉の電気的な状態の回復過程に何らかの異常があることを示しており、「心筋虚血(狭心症や心筋梗塞)」や「心筋症(心臓の筋肉の病気)」などのサインとして現れることがあるため、基本的には「要精密検査」の対象となります。
しかし、陰性T波が出ているからといって、すべてのケースで「治療が必要な病気」が見つかるわけではありません。実は、この波形は健康な若い女性によく見られる所見でもあります。また、過呼吸気味の方や、痩せている方でも認められることがあり、これらは生理的な変化(心配のないもの)として扱われます。一方で、注意しなければならないのは、「肥大型心筋症」という病気が隠れているケースです。これは心臓の筋肉が異常に分厚くなる病気で、特に日本人に多い「心尖部肥大(心臓の先端だけが厚くなるタイプ)」では、巨大な陰性T波が現れることが特徴です。
検診判定の段階では、それが「若い女性によくある生理的なもの」なのか、それとも「心筋症や狭心症などの病的なもの」なのかを区別することは困難です。そのため、陰性T波を指摘された場合に必ず行うべき検査は、「心臓超音波検査(心エコー)」です。エコー検査で心臓の筋肉の厚さを測り、壁の動きを観察することで、「肥大はないか」「動きの悪い場所(虚血)はないか」をその場で診断できます。
検査の結果、心臓の筋肉や動きに異常がなければ、その陰性T波は「体質的なもの」と判断でき、安心して経過観察とすることができます。もし異常が見つかった場合は、さらなる精密検査(冠動脈CT、心臓MRI、心臓カテーテル検査等)により診断をつけ、投薬治療等を行うことになります。「症状がないから大丈夫」と自己判断せず、隠れているかもしれない心筋症などを見逃さないために、一度は精密検査を受けておくことをお勧めします。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
健康診断や人間ドックの聴診で、「心臓に雑音が聞こえる」と指摘される項目です。通常、心臓の音は弁が閉じる時の「ドックン、ドックン」という規則正しい音が聞こえますが、心雑音とは、心臓の中で血液が流れる際に何らかの乱れが生じ、「シュー」「ザー」といった余分な音が混じって聞こえる状態を指します。指摘されると驚かれることが多いですが、必ずしもすぐに手術や入院が必要な「重い心臓病」を意味するわけではありません。
心雑音には、大きく分けて二つのタイプがあります。一つ目は「機能性雑音(無害性雑音)」と呼ばれるもので、心臓の構造には全く異常がないにもかかわらず、血液の勢いが良かったり、貧血や発熱があったりすることで聞こえる雑音です。子供を含む若年者や痩せ型の方によく見られ、この場合は治療の必要はなく、放置しても健康上の問題はありません。二つ目は「病的雑音」で、心臓の弁膜症(逆流防止弁が狭くなったり、逆流したりしている)や、心臓に穴が開いている(心室中隔欠損症など)、心臓の中で血液の通り道が狭くなっている(閉塞性肥大型心筋症など)といった、心臓の構造的な異常が原因で生じているものです。こちらは、程度によっては治療および定期的な経過観察が必要となります。
聴診器だけで「機能性雑音」と「病的雑音」を完全に区別することは、得てして困難です。そのため、「心雑音」を指摘された場合には、「心臓超音波検査(心エコー)」による精査が必要です。超音波検査を行えば、雑音の原因が心臓の病気によるものなのか、それとも心配のないものなのかを、痛みや被曝を伴わずに速やかに判定することができます。
もし病的な雑音であったとしても、軽度であれば当面は経過観察で済むことが大半です。しかし、中には自覚症状がないまま進行している弁膜症が隠れていることもあり、早期発見ができれば適切なタイミングで治療介入が可能になります。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
健康診断の胸部レントゲン検査で、「心拡大(しんかくだい)」あるいは「心胸郭比(しんきょうかくひ)の増大」と指摘される項目です。レントゲン写真に写った「心臓の横幅」が、「胸全体の横幅」の50%を超えている場合、このように判定されます。この指摘を受けた時にまず知っていただきたいのは、「心拡大=心臓病」とは限らないということです。レントゲンはあくまで「影絵」を見ているに過ぎないため、実際の心臓の大きさだけでなく、体型や撮影条件の影響を強く受けます。
心拡大と判定される原因には、大きく分けて二つのパターンがあります。一つ目は、「病気ではない(見かけ上の)心拡大」です。例えば、肥満気味の方や、撮影時に息を十分に吸い込めなかった場合、あるいは心臓の周りに脂肪がついている場合などは、心臓そのものは正常な大きさでも、影が横に広がって写ってしまい、心拡大と判定されることが非常によくあります。二つ目は、「病的な心拡大」です。長年の高血圧、心臓弁膜症、心筋症、心不全などが原因で、心臓が負荷に耐えるために筋肉を厚くしたり、風船のように膨らんだりしている状態です。
重要なのは、レントゲン検査だけでは、この二つ(ただの肥満や撮影の加減なのか、本当に心臓が悪いのか)を区別することはできないという点です。そのため、検診で心拡大を指摘された場合にまず受けるべき検査は、「心臓超音波検査(心エコー)」です。超音波検査を行えば、心臓の部屋の大きさ、筋肉の厚さ、ポンプ機能、弁の状態などをミリ単位で正確に計測できるため、「心臓が本当に大きいのか」「なぜ大きいのか」をその場で診断できます。その他、全身の診察所見や、採血・心電図などの検査結果も参考にします。
もし、これらの検査で心臓に異常がなければ、その心拡大は「体型によるもの(異常なし)」と判断でき、安心して経過観察とすることができます。一方で、坂道での息切れや足のむくみなどの自覚症状がある場合は、心不全の可能性もあります。自己判断して放置せず、一度は精密検査を受けて、心臓の状態を正しく把握しておくことをお勧めします。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
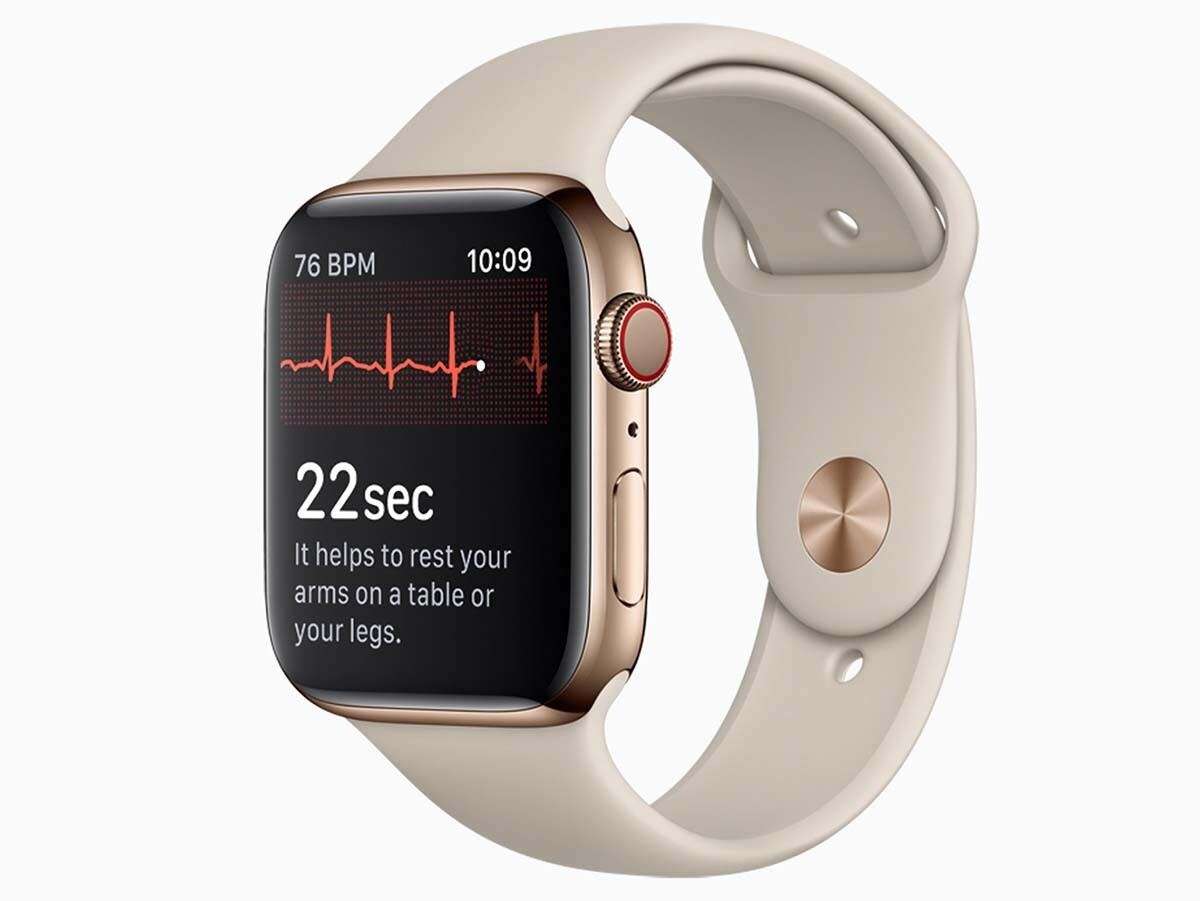
最近では、Apple Watchなどのスマートウォッチを装着される方が増えており、当院にも、「『心房細動の兆候』という通知が届いた」と訴える患者様が数多く受診されます。このような通知は決して無視するべきではありません。当院では、こうしたデバイスからのアラートをきっかけとした受診を承りますので、ぜひご相談ください。
Apple Watchなどのデバイスは、手首の血流や電気信号を常にモニタリングしています。特に重要なのが「心房細動(しんぼうさいどう)」という不整脈の検知です。心房細動は、心臓の中に血栓(血の塊)を作りやすくし、それが脳に飛ぶと脳梗塞(心原性脳塞栓症)を引き起こすなど、非常に厄介な不整脈です。
しかし、心房細動には「出たり消えたりするタイプ(発作性心房細動)」が多く存在します。「健康診断の心電図では異常なしと言われた」という方でも安心はできません。健康診断の心電図はわずか数十秒の記録であり、その瞬間に不整脈が出ていなければ「正常」と診断されてしまうからです。これに対し、スマートウォッチは24時間365日、あなたの心拍・脈拍を監視することができます。「検診では捕まえきれなかった不整脈」を、早期に見つけてくれる可能性があるのです。
「通知が来た=病気」とは限りません。接触不良や体の動きによるノイズを誤検知している可能性も十分にあります。だからこそ、「病気なのか、誤作動なのか」を専門医の目で、医学的に判定する必要があります。
当院を受診された場合、問診や診察に加え、主に以下のような検査によって診断を行います。
12誘導心電図: まずは基本となる精密な心電図検査を行い、現在の心臓の動きや波形の異常を確認します。
ホルター心電図(24時間心電図): 通常の心電図で異常が見つからない場合、小型の心電計を装着していただきます。長時間の心電図(最長5日間)を記録して、本当に不整脈が出ているかを突き止めます。
心臓超音波検査(心エコー): 不整脈の原因となる心臓の弁の異常や、心機能の低下がないかを確認します。
受診の結果、「ただのノイズ(誤作動)でした」、「治療の必要ない期外収縮でした」という診断になることも多々あります。「危険な不整脈ではない」と医学的に証明されることで不安から解消され、安心して日々の生活を送ることができるようになります。
逆に、もし本当の心房細動が見つかった場合でも、早期発見ができれば、脳梗塞を予防するお薬(抗凝固薬)や、脈を整える治療によって、健康な人と変わらない生活を送ることが可能です。最も怖いのは、通知を無視して放置し、ある日突然、脳梗塞を発症してしまうことです。
お手元のApple Watchやスマートウォッチで、
「心房細動の兆候」
「高心拍数・低心拍数」
「不規則な心拍」
などの通知が表示された際は、その記録画面(またはスクリーンショット)をお持ちの上、当院までお越しください。循環器専門医が心電図を確認し、適切な検査と治療を提供いたします。
※ 心臓超音波検査(心エコー)は、原則として初診当日に実施できませんのでご了承ください(月・金曜日の午前中に予約制で検査を行います)
お子様が学校から「心臓検診の二次検診(精密検査)のお知らせ」を受け取られると、保護者の方は驚き、不安に思われることかと思います。しかし、2012年に全国で行われた調査の結果によれば、心臓二次検診を受けたお子様の約70%は、検査の結果『異常なし』や『管理不要』と判定されています。即ち、「二次検診 = 重い心臓病」というわけではありません。まずは落ち着いて、なるべく早めに医療機関を受診してください。ここでは、二次検診の目的や内容についてわかりやすく解説します。
学校心臓検診は、心臓の病気を早期に発見し、適切な治療や生活指導を行うことで、学校生活での心臓突然死を予防し、お子様が生涯にわたって出来る限り健康な生活を送れるように援助することを大きな目的としています。
学校で行われる一次検診(心電図や問診・聴診など)は、心臓の病気が「隠れている可能性」があるお子様を少しでも見逃さないよう、幅広く拾い上げる(スクリーニングする)ことを目的としています。そのため、実際には健康であっても、少しでも基準から外れた波形が出た場合は「二次検診」となります。まずは「本当に異常があるのかどうか」を専門的にしっかりと確認することが大切です。
当クリニックの二次検診では、状態に応じて以下の診察・検査を組み合わせて実施し、総合的に診断します。いずれの検査も、強い痛みや苦痛を伴うものではありませんので、お子様でも安心して受けていただけます。
問診・診察 : 自覚症状や過去の病歴、ご家族の病歴などを伺い、身体所見(心雑音など)を確認します。
12誘導心電図検査 : 心臓の電気的な働きを調べます。
心エコー(超音波)検査 : 心臓の形や動き、逆流防止弁に異常がないか等を、極めて安全に評価できます。
胸部レントゲン検査 : 心臓の大きさや肺の状態を確認します。
ホルター心電図検査 : 最長で5日間の心電図を連続して記録し、不整脈等の状態を正確に評価します。
このほか、当院で実施できない検査として、運動時の心臓の状態を調べる「運動負荷心電図」などがあり、必要に応じて実施可能な医療機関にご紹介します。
二次検診の結果は、大きく以下のように分かれます。
異常なし・管理不要 : 病気ではなく、日常生活や運動に制限は必要ありません。
要経過観察 : 現在は問題ありませんが、成長に合わせて年1回などの定期的な確認が必要です。
要管理 : 心臓の病気が見つかり、治療や生活上の配慮、運動制限等が必要な場合です。状態に応じて、5段階の指導区分があります。
もし病気が見つかった場合でも、適切な治療や生活管理を行うことで、安全に学校生活を送ることを目指します。必要に応じて、学校での運動制限の基準(体育や部活動への参加の可否など)を記載した「学校生活管理指導表」を作成し、学校と連携してお子様をサポートします。
受診の際は、以下のものをご持参ください。
学校から渡された「検診結果のお知らせ」や「受診報告書(お返事の用紙)」
母子健康手帳(過去の健診記録が参考になります)
(お持ちであれば)お薬手帳
「元気だからおそらく大丈夫だろう」と自己判断で放置せず、必ず期間内に受診してください。ご不安なことやご質問があれば、診察時にどうぞお気軽にご相談ください。
当院ではセカンドオピニオン診療を行っておりません。すでに他の医療機関にて治療中の心疾患について、当院での相談を希望される際には必ず紹介状をお持ち頂きますよう、お願い致します。かかりつけの先生からの紹介状を持たず受診をされると、過去の経緯や検査結果などがまったくわからないところから手探りの診察となるため、当院にて正確な診断・治療を行うことは、却って困難になります。また、検査や治療が重複することにより、金銭面のみならず、患者様の身体面でも大きな負担が生じます。さらに健康保険側では、医療費の適正化の取り組みとして重複受診を行っている方の調査を行っており、患者様に個別に連絡が入るケースがあります。ご理解、ご協力のほど、なにとぞよろしくお願い申し上げます。